Si stima che le fratture prossimali dell’omero siano il 5% del totale delle fratture, con una maggiore incidenza nelle donne nella fascia di età 80-89. La causa delle fratture è ricondotta a eventi traumatici, come una caduta e alla perdita della massa ossea, caratteristica dell’avanzare dell’età.
Il ricorso al trattamento chirurgico delle fratture, laddove il trattamento conservativo non sia un’opzione praticabile (o sia andato incontro a fenomeni degenerativi di necrosi), riguarda le fratture dell’omero, della clavicola e più raramente della scapola.
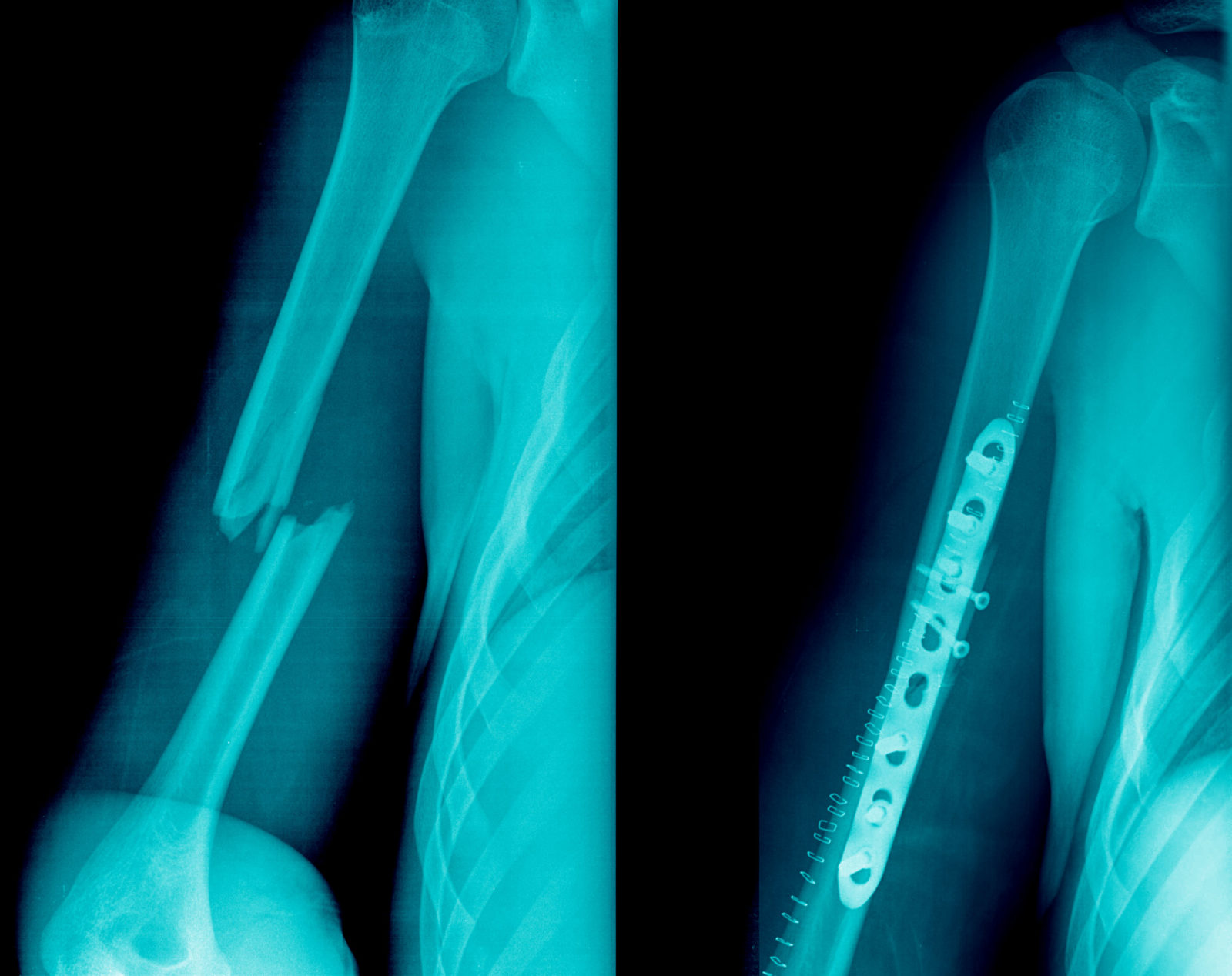
In caso di fratture dell’omero le indagini radiodiagnostiche forniranno al chirurgo un quadro della gravità della lesione ossea determinando il numero di frammenti, la natura della lesione stessa per la quale si categorizzano le fratture in composte e scomposte (ovvero quando i frammenti non possono essere riavvicinati tra loro mediante immobilizzazione della spalla). Nel caso di fratture a 2 o 3 frammenti scomposte il trattamento chirurgico consiste nella ricomposizione dei frammenti al fine di bloccarli (sintesi) secondo la naturale anatomia ricorrendo all’utilizzo di placche e viti.
Riabilitazione dopo riduzione e sintesi con placca e viti a stabilità angolare
La riabilitazione post-chirurgica di una frattura del III prossimale d’omero presenta molte variabili che non devono essere sottovalutate, che vanno dalla mobilizzazione precoce alla stabilità dei frammenti di frattura ottenuta tramite la stabilizzazione.
Dobbiamo tendere in considerazione il fatto che se l’equipe medica ha optato per l’approccio chirurgico, evidentemente i pattern della frattura presentavano rischi biomeccanici evidenti (notevole scomposizione) e biologici (rischio di riassorbimento della testa dell’omero e delle tuberosità) oppure il paziente presentava patologie concomitanti tali da renderlo un candidato a rischio in un eventuale trattamento conservativo.
Per questa ragione nell’approccio riabilitativo post- chirurgico, il fisioterapista deve monitorizzare diligentemente la progressione della riabilitazione in maniera tale da identificare precocemente il paziente che necessiti di una rivalutazione da parte dell’equipe chirurgica.
Nel paziente post-chirurgico trattato con placca e viti a stabilità angolare, la gestione del dolore e i criteri generali di progressione del protocollo riabilitativo sono sovrapponibili a quello del trattamento conservativo.
Utilizzo del tutore
Nel trattamento post-chirurgico, per diminuire il dolore e come protezione, consigliamo l’utilizzo di un tutore (con rotazione neutrale per evitare stress sulla grande e piccola tuberosità) per 7-10 giorni durante i quali, in ogni caso, può essere temporaneamente rimossi per effettuare una cauta fesso estensione del gomito. In caso di pazienti anziani francamente osteoporotici, si raccomanda di mantenere il tutore per ulteriori tre settimane rispetto ai normali tempi di somministrazione per proteggere il processo di guarigione.
Giorno 1→ nell’immediato postoperatorio, il controllo del dolore rappresenta l’obbiettivo primario. Il paziente può trarre sollievo utilizzando un blocco interscalenico praticato nell’immediato postoperatorio lasciando, se possibile, il catetere posizionato in maniera tale da esercitale un controllo costante sul dolore mediate l’utilizzo di una pompa PCA (Pazient –Controller Anesthesia) computerizzata.
Il dolore è all’inizio causato per lo più dal danno iatrogeno necessario per effettuare la procedura chirurgica, e dalla muscolatura peri-articolare, accorciata e contratta a causa della postura antalgica difensiva adottata spesso dal paziente. Tuttavia l’utilizzo di anti infiammatori non steroidei può essere utile per diminuire il dolore e l’aiuto del fisioterapista può essere determinante nelle fasi preliminari per la gestione della sintomatologia.
Condizioni che possono ritardare l’inizio della mobilizzazione:
- Scarsa adesione dell’impianto nei pazienti osteoporotici
- Problemi relativi alla guarigione dei tessuti molli (tendinei o legamentosi)
- Altre particolari condizioni (come nella riduzione chiusa e stabilizzazione percutanea)
2-9 giorni → anche se la letteratura internazionale riporta l’esistenza di protocolli accelerati che promuovono l’utilizzo di esercizi passivi già in seconda giornata post chirurgica, d’altra parte, in relazione alla nostra esperienza, soprattutto in pazienti anziani, preferiamo mantenere il tutore in posizione neutra per lo meno fino al 7°-10° giorno dopo l’intervento per lasciare il tempo al paziente di adattarsi emotivamente alla nuova condizione fisica; dopo di che si inizia il protocollo riabilitativo.
In ogni modo, in pazienti giovani, con stabilità evidente della frattura, con una buona qualità dell’osso e dei tessuti molli, possiamo seguire anche un protocollo accelerato. L’approccio riabilitativo andrà programmato in linea con i progressi individuali di ogni paziente, tenendo conto della compliance individuale e dei tempi biologici di guarigione oggettivi.
Il seguente protocollo deve così essere modulato sulla base non solo di specifici esercizi scelti per raggiungere determinati obbiettivi, ma anche su quando sia corretto o meno, in ordine temporale, proporre un determinato esercizio, in accordo con le indicazioni post-chirurgiche stabilite. Indi per cui, partendo dal presupposto che la probabilità di successo del nostro programma dipenderà strettamente dall’esperienza del team dedicato, i criteri di progressione dell’approccio post-chirurgico possono essere basati su una strategia a tre fasi:
- Prima fase:
10 giorni a 6 settimane → alla rimozione dei punti (intorno al 12° giorno) ha inizio il trattamento riabilitativo. Quali sono gli obbiettivi?
Approccio empatico: assicurarsi di creare un substrato empatico di fiducia con il paziente fin dalle prime fasi post intervento ha un effetto positivo sull’approccio al trattamento.
Controllo del dolore: il tutore può spesso esercitare sul paziente la tendenza ad assumere posture antalgiche di difesa (come il tilt anteriore scapolare) con conseguente tensione dei muscoli peri-scapolari e retrazione della muscolatura sul versante anteriore della spalla (piccolo pettorale). Il riabilitatore potrà provvedere in questa fase alla diminuzione della sintomatologia con l’applicazione di diverse strategie:
- Cauta massoterapia decontratturante dei muscoli perisca polari per evitare o eliminare eventuali contratture antalgiche;
- Cauto stretching
Mobilizzazioni passive (PROM): inizieremo un programma di mobilizzazione passiva dall’immediato, sul piano scapolare, ad arco doloroso escluso. Il ruolo del fisioterapista in questa fase è di cruciale importanza. L’obiettivo principale in questa fase è quello di riguadagnare l’articolarità passiva e il programma riabilitativo andrà adattato in base al feedback e alle aspettative del paziente tanto quanto alla qualità e alla stabilità della ricostruzione.
Mobilità attiva assistita: nel momento in cui il paziente avrà raggiunto i 90° di mobilità passiva in assenza di dolore, con una sintesi stabile documentata tramite opportuno reperto radiografico, la kinesi attiva assistita sul piano scapolare potrà essere iniziata. Dovrà essere esercitato un certo grado di cautela sulla rotazione esterna qualora non fosse accertata la guarigione del trochine e sulla rotazione interna nel caso il dubbio di stabilità riguardasse il trochite.
Esercizi propriocettivi: il controllo propriocettivo (l’abilità di identificare, controllare e coordinare parti differenti del corpo una in relazione all’altra, con o senza afferenza visiva) è cruciale per il recupero della funzionalità. Gli esercizi per il controllo neuromuscolare conferiscono una base stabile che deve sostenere il recupero dell’articolarità.
Esercizi scapolo toracici: gli esercizi propriocettivi possono essere combinati con gli esercizi scapolo toracici eseguiti anche sotto i 90° in maniera tale da assicurare un graduale cauto recupero; questo tipo di esercizi ha come scopo di mantenere un controllo neuromuscolare perisca polare ottimale per permettere la progressione alla fase di riabilitazione successiva.
- Seconda fase:
6-10 settimane: Goals → l’obiettivo in questa fase è quello di raggiungere un soddisfacente grado di mobilità passiva, approssimativamente intorno all’80/90% rispetto al braccio contro laterale. Questa parte del programma riabilitativo ha come ulteriore scopo quello di incrementare l’attivazione della cuffia dei rotatori e dei muscoli scapolo toracici per riguadagnare la funzionalità della spalla rispetto alla catena cinetica una volta documentata l’evidenza della guarigione delle tuberosità. Il criterio di progressione degli esercizi sarà il seguente:
Mobilizzazioni passive e attive assistite: la mobilizzazione passiva andrà enfatizzata fino al raggiungimento del 90% di articolarità mentre quella auto assistita, iniziata già nella fase 1, sarà progressivamente incrementata per riguadagnare la corretta mobilità attiva nella terza fase del trattamento.
Esercizi scapolo toracici avanzati: tenendo sempre in considerazione le abilità e la compliance del paziente, è possibile introdurre esercizi scapolo toracici avanzati con elevazione oltre i 90° per incrementare il reclutamento e la forza dei muscoli scapolo toracici ed enfatizzare la stabilità dinamica dell’articolazione della spalla;
Esercizi isometrici: gli esercizi isometrici vengono proposti in questa fase al fine di reclutare la cuffia dei rotatori e il muscolo deltoide, che rappresentano il “motore” del sistema. Questo tipo di proposta di lavoro rappresenta la base per il recupero della completa funzionalità attiva che sarà ottenuta nella fase successiva.
- Terza fase:
10-12 settimane: Goals → una volta raggiunta una mobilità passiva del 90-100% rispetto al braccio contro laterale e, qualora ci sia riscontro radiografico di guarigione della frattura, l’obiettivo della riabilitazione diventa riguadagnare la completa e corretta capacità funzionale. Questa fase procederà con:
Esercizi attivi: in questa fase verranno aggiunti al protocollo progressivi esercizi di reclutamento e rinforzo muscolare attivo. Gradualmente il paziente sarà guidato all’utilizzo del braccio operato con eventuale assistenza del braccio contro laterale durante la terapia, soprattutto nella prima fase di proposta riabilitativa attiva.
- Al paziente sarà permesso e sarà incoraggiato nell’eseguire le attività della vita quotidiana coinvolgendo il braccio operato;
- Esercizi con resistenza elastica (Theraband) e esercizi con carichi leggeri (pesi) saranno iniziati nel momento in cui il paziente avrà guadagnato la mobilità completa in completa assenza di dolore;
- Esercizi di stabilizzazione propriocettiva vengono proposti in questa fase per l’attivazione e l’incremento della forza muscolare.
Se a questo punto del programma riabilitativo l’articolarità passiva si trova sotto l’80% rispetto al contro laterale, consigliamo controllo radiografico e valutazione clinica per escludere un’eventuale instabilità della fissazione:
- Fissazione instabile → trattamento ortopedico specifico
- Fissazione stabile e buona guarigione → enfatizzare il programma di stretching.
Generalmente la spalla recupererà la funzionalità ottimale entro un anno dal trauma con una variabilità di ulteriori 12 mesi in relazione alla complessità del caso specifico.